你有没有想过,明明输卵管通畅、卵子质量不错,可试管婴儿就是一次次失败?我身边就有个姐妹,折腾了两轮试管,每次胚胎都好好儿的,可一移植就不着床,最后查了个底朝天,才发现是抗子宫内膜抗体在作祟。这东西说白了,就像咱身体里的一支“叛军”,专门攻击子宫内膜上的蛋白,让胚胎宝宝找不着落脚的地方。第一代试管本身解决的是精卵结合问题,可碰上这种免疫性‘地雷’,流程里就得加点小心思了。今天咱就掰开揉碎了聊聊,抗子宫内膜抗体阳性的人,做第一代试管从检查到验孕,每一步到底该怎么走。
术前检查:先揪出“叛军”再上路
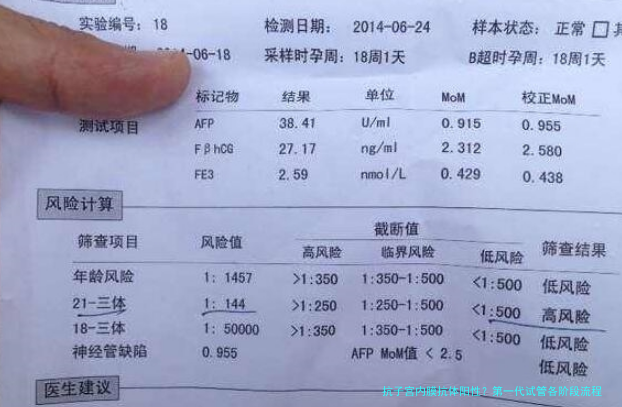
第一代试管的启动,可不是直接打针促排。大夫会先让你抽一管子血,看看性激素、甲状腺功能,还有抗子宫内膜抗体(EmAb)这类免疫指标。要是查出来阳性,别慌——这抗体不等于判死刑,但得提前干预。有的姐妹问我:阳性是不是得先吃药降下来再进周?
分情况。抗体滴度低的,大夫可能让你进周后同步用点小剂量阿司匹林或者泼尼松;滴度高的,会建议先做免疫治疗:比如注射免疫球蛋白,或者用环孢素压一压免疫反应,等抗体转阴或者弱阳性了再启动。别嫌麻烦,这一步就像种地前先灭虫,不把土壤调理好,好种子也难发芽。
促排卵阶段:激素与免疫的“平衡术”
降调和促排是试管的常规操作,可对于抗子宫内膜抗体阳性的人,促排方案得留个心眼。为啥?因为大剂量的促性腺激素会影响免疫系统。有的研究说,雌激素一高,B细胞更容易捣乱,抗体滴度可能跟着涨。所以大夫会倾向用温和刺激方案,或者拮抗剂方案,尽量压低激素峰值。你可能会每天跑医院打针,肚皮上戳得青一块紫一块,但这时候别着急。记得我那姐妹,第一次促排时就因为方案没选对,抗体飙得老高,胚胎再好也白搭。第二次换了个长方案配合小剂量地塞米松,才算稳住阵脚。所以促排期间定期抽血看抗体和激素水平,绝对是标配。
取卵与体外受精:常规操作,但胚胎质量要盯紧
取卵和第一代试管的精卵结合,跟常人没大区别——B超引导下穿刺取卵,实验室里让精子和卵子自由恋爱。不过,由于免疫环境的干扰,卵子质量可能受点影响。我接触过的一些案例,抗抗体阳性的人卵泡发育速度不均,成熟率偏低。所以取卵后,胚胎学家会仔细评估每个胚胎的发育潜质。这个时候,养囊
就显得重要了——让胚胎在培养箱里待到第五天,形成囊胚再移植。一方面囊胚的着床能力更强,另一方面也能筛掉那些发育潜能差的胚胎。当然,养囊有风险,万一全部养没了呢?得做充分心理准备。
移植前准备:给胚胎铺好“防弹床”
到了移植这一步,抗子宫内膜抗体的人更得讲究。移植窗口期(通常是月经中期),内膜厚度和形态得达标,同时要用药物把子宫内膜调理到最容受的状态。有些人会提前一周期做宫腔灌注——把一些生长因子或者免疫调节剂直接喷到宫腔里,改善内膜环境。还有的大夫会建议做子宫内膜容受性检测(ERA),精准找到移植的最佳时机。至于免疫方面,移植前一周左右可能就要开始用低剂量泼尼松或者羟氯喹,必要时在移植当天注射一次免疫球蛋白。把这些免疫抑制措施搞上去,就好像给胚胎宝宝穿了一层防弹衣,再强的抗体也难伤到它。
移植后黄体支持:保胎像打“组合拳”
胚胎放进去之后,咱的身体可不会立刻停战。抗子宫内膜抗体阳性的患者,移植后黄体酮支持得加码。除了常规打黄体酮针、吃地屈孕酮,大夫还可能加用HCG(如果没OHSS风险),或者用孕激素栓剂。而免疫这块,泼尼松通常要用到验孕后一两周再慢慢停。有的姐妹移植完恨不得天天躺着不动,其实适当活动就行,最怕的是压力山大——情绪一紧张,皮质醇升高,免疫系统更乱套。我见过一个乐观的姑娘,移植后天天追剧吃水果,没心没肺的,反倒一次就成了。所以说,心态放平,听医嘱,比瞎折腾管用。
验孕及后续:见好就收,还是继续攻坚?
移植后12-14天抽血查HCG,阳性就算开奖成功。但别急着庆祝,对于抗子宫内膜抗体阳性的人,早孕期得关注HCG翻倍情况,因为抗体可能影响早期滋养细胞侵入。如果翻倍不好,大夫会安排抗凝治疗(比如低分子肝素)联合免疫球蛋白,或者用粒细胞集落刺激因子(G-CSF)刺激内膜。要是翻倍完美,那就进入常规产检流程,抗体的事儿基本不用再管——因为随着孕周增加,母体免疫耐受会自然增强,抗体威胁会逐渐降低。不过有极少数人孕中期保胎还得用上免疫药物,这个得看个体情况。
说了这么多,总结一句话:抗子宫内膜抗体不是绝路,它只是试管路上的一颗绊脚石。只要你找对医生,每步流程都踩准点——术前调免疫、促排稳激素、移植前铺内环境、移植后加强保胎——第一代试管照样能闯关成功。最后再啰嗦一句,少刷那些吓人的帖子,多听听你的主治医生怎么说。毕竟每个人的免疫状况都不一样,照搬别人的方案很容易翻车。加油吧,准妈妈们!
